МРТ-визуализация и заболевания поджелудочной железы
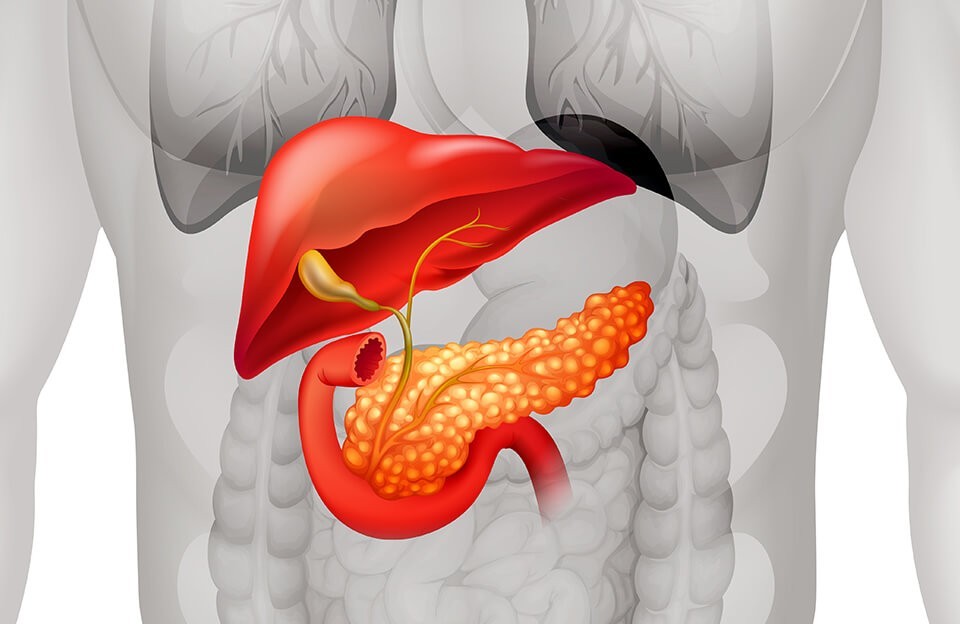

Поджелудочная железа – это паренхиматозный орган смешанной секреции. Он вырабатывает пищеварительный сок и гормоны внутренней секреции (инсулин, глюкагон, соматостатин и другие). Нарушения в работе поджелудочной железы приводят к сбою пищеварения, обмена глюкозы. Они дестабилизируют работу всего организма. Ведь от того, насколько качественно усваиваются организмом белки, жиры, а главное, углеводы, зависит его полноценное функционирование. Поэтому заболевания поджелудочной железы требуют серьезного подхода, применения современных методов диагностики и лечения.
Виды заболеваний поджелудочной железы
- воспалительные (острый панкреатит, панкреонекроз), которые протекают с тяжелой клиникой, органной недостаточностью и могут осложниться эндотоксемией, шоком и панкреатической энцефалопатией;
- нарушения выработки ферментов (панкреатическая недостаточность) или гормонов (сахарный диабет);
- муковисцидоз (наследственное заболевание, которое поражает эндокринную, пищеварительную и дыхательную системы);
- жидкостные объемные образования — кисты и псевдокисты. Настоящие кисты поджелудочной железы могут быть застойными, дермоидными, неопластическими или паразитарными. Псевдокисты обычно содержат секрет поджелудочной железы. Они часто формируются как осложнение после воспалительных процессов;
- онкопатология (аденокарцинома головки поджелудочной железы), метастатические ее поражения.
Причины заболевания поджелудочной железы
В первую очередь этот орган страдает от неправильного питания, переедания, употребления алкоголя, курения. Причинами воспалительных процессов могут быть бактериальные, вирусные, паразитарные инфекции, застой желчи в результате перегиба желчного пузыря. Заболевания поджелудочной железы бывают также при аутоиммунных процессах или воспалении соседних органов: печени, двенадцатиперстной кишки и других. Не стоит забывать о факторах наследственности и вариантах случайных мутаций генома и влияния на организм токсических веществ.
Диагностика заболеваний поджелудочной железы
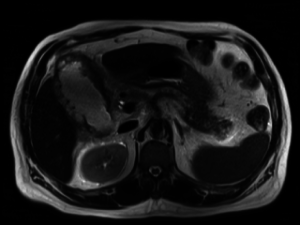
Помимо лабораторных тестов (определения уровня панкреатических ферментов) современная диагностика заболеваний поджелудочной железы невозможна без инструментальных методов обследования. Устаревший и трудоемкий метод ретроградной холангиопанкреатографии все чаще уступает магнитно-резонансной томографии. Преимуществами МРТ панкреатической зоны и МР-холангиопанкреатографии являются высокая информативность, безопасность процедуры для пациента и удобство для врача.
Возможность проводить исследование с контрастом и получать трехмерную реконструкцию органа показывает несравнимую эффективность этого метода и переводит его в разряд диагностического минимума. При острых воспалительных процессах магнитно-резонансная томография брюшной полости поможет выявить распространенность панкреонекроза, определить границы воспаления. А также скопление жидкости, парапанкреатические изменения. С помощью неинвазивной магнитно-резонансной холангиопанкреатографии можно визуализировать вирсунгов проток, желчный пузырь и желчевыводящие пути.
МРТ является наилучшим рекомендованным методом в диагностике кистозных заболеваний поджелудочной железы. С ее помощью можно дифференцировать объемные образования, жидкостные коллекторы, свищи поджелудочной железы, врожденные аномалии. Сканирование позволяет отличить ретенционную кисту от псевдокисты, увидеть соединение кисты с вирсунговым протоком, определить ее плотность и наличие местных осложнений.
МРТ дает изображения различных тканей организма в высоком качестве. Благодаря этому метод эффективен в определении стадийности онкологических заболеваний панкреатической области. Распространенность опухоли и ее метастазов часто недооценивают при проведении компьютерной томографии. Выяснение зоны поражения происходит лишь при проведении операции. Именно поэтому данные МРТ брюшной полости становятся решающими при выборе метода лечения рака поджелудочной железы.