МРТ-візуалізація і захворювання підшлункової залози
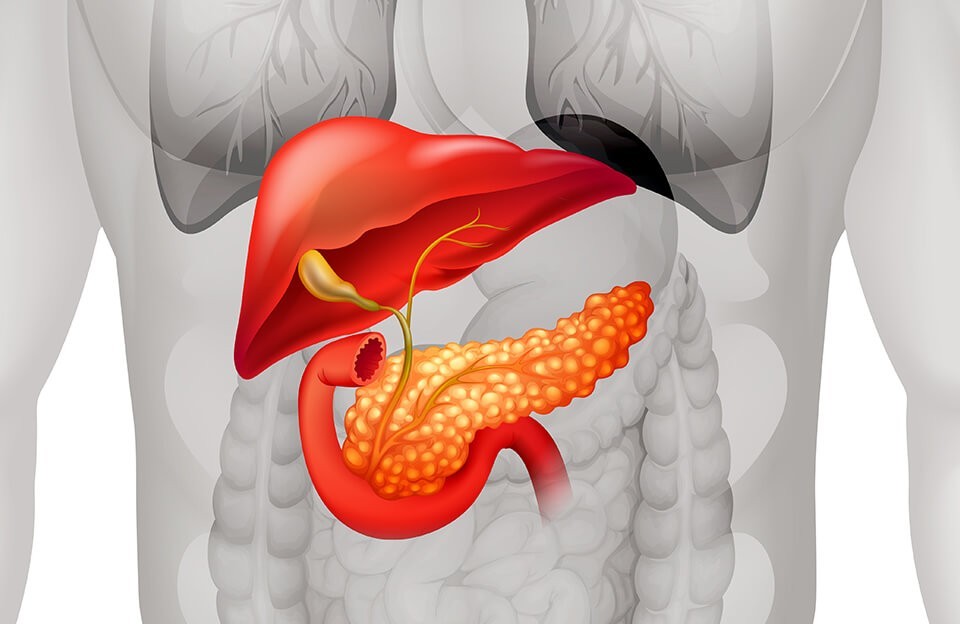

Підшлункова залоза – це паренхіматозний орган змішаної секреції. Вона виробляє травний сік і гормони внутрішньої секреції (інсулін, глюкагон, соматостатин та інші). Порушення в роботі підшлункової залози призводять до збою травлення, обміну глюкози. Вони дестабілізують роботу всього організму. Адже від того, наскільки якісно засвоюються організмом білки, жири, а головне, вуглеводи, залежить його повноцінне функціонування. Тому захворювання підшлункової залози вимагають серйозного підходу, застосування сучасних методів діагностики і лікування.
Види захворювань підшлункової залози
- запальні (гострий панкреатит, панкреонекроз), які протікають із важкою клінікою, органною недостатністю і можуть ускладнитися ендотоксемією, шоком і панкреатичною енцефалопатією;
- порушення вироблення ферментів (панкреатична недостатність) або гормонів (цукровий діабет);
- муковісцидоз (спадкове захворювання, яке вражає ендокринну, травну та дихальну системи);
- рідинні об’ємні утворення – кісти та псевдокісти. Справжні кісти підшлункової залози можуть бути застійними, дермоїдними, неопластичними або паразитарними. Псевдокісти зазвичай містять секрет підшлункової залози. Вони часто формуються, як ускладнення після запальних процесів;
- онкопатологія (аденокарцинома головки підшлункової залози), метастатичні ураження.
Причини захворювання підшлункової залози
В першу чергу цей орган страждає від неправильного харчування, переїдання, вживання алкоголю, паління. Причинами запальних процесів можуть бути бактеріальні, вірусні, паразитарні інфекції, застій жовчі в результаті перегину жовчного міхура. Захворювання підшлункової залози бувають також при аутоімунних процесах або запаленні сусідніх органів: печінки, дванадцятипалої кишки та інших. Не варто забувати про фактори спадковості та варіанти випадкових мутацій генома і впливу на організм токсичних речовин.
Діагностика захворювань підшлункової залози
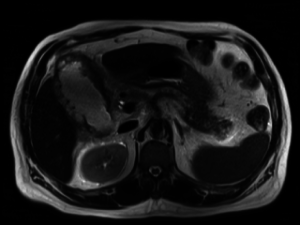
Окрім лабораторних тестів (визначення рівня панкреатичних ферментів) сучасна діагностика захворювань підшлункової залози неможлива без інструментальних методів обстеження. Застарілий і складний метод ретроградної холангіопанкреатографії все частіше поступається магнітно-резонансній томографії. Перевагами МРТ панкреатичної області і МР-холангіопанкреатографії є висока інформативність, безпечність процедури для пацієнта і зручність для лікаря.
Можливість проводити дослідження з контрастом і отримувати тривимірну реконструкцію органу показує незрівнянну ефективність цього методу і переводить його в розряд діагностичного мінімуму. При гострих запальних процесах магнітно-резонансна томографія черевної порожнини допоможе визначити поширеність панкреонекрозу, визначити межі запалення. А також скупчення рідини, парапанкреатичні зміни. За допомогою неінвазивної магнітно-резонансної холангіопанкреатографії можна візуалізувати вірсунгову протоку, жовчний міхур і жовчовивідні шляхи.
МРТ є найкращим рекомендованим методом у діагностиці кістозних захворювань підшлункової залози. З її допомогою можна диференціювати об’ємні утворення, рідинні колектори, свищі підшлункової залози, вроджені аномалії. Сканування дозволяє відрізнити ретенційну кісту від псевдокісти, побачити з’єднання кісти з вірсунговою протокою, визначити її щільність і наявність місцевих ускладнень.
МРТ дає зображення різних тканин організму в високій якості. Завдяки цьому метод ефективний у визначенні стадійності онкологічних захворювань панкреатичної області. Поширеність пухлини і її метастазів часто недооцінюють при проведенні комп’ютерної томографії. З’ясування зони ураження відбувається лише при проведенні операції. Саме тому дані МРТ черевної порожнини стають вирішальними при виборі методу лікування раку підшлункової залози.
На нашому сайті можна ознайомитись з цінами на МРТ