Синдром WPW. Діагностика. Прогноз.


Синдром WPW або синдром Вольфа-Паркінсона-Вайта – це найчастіша причина аритмій, пов’язаних з раннім збудженням шлуночків серця. Наше серце ритмічно працює під впливом мимовільно виникаючих у ньому нервових імпульсів. Щоб його робота була злагодженою, ці імпульси проходять автоматично в суворій послідовності – чергуванні систоли і діастоли (скорочення і розслаблення серцевого м’яза). Координовану серцеву діяльність задають синусовий і передсердно-шлуночковий нервовий вузол.
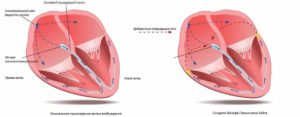
При синдромі WPW в цей механізм втручається аномальний шлях проведення збудження – додатковий пучок Кентa. Він починається від лівого передсердя і йде до одного з шлуночків, минаючи атріовентрикулярний шлях проведення. Пучок Кентa швидко поширює імпульс повз передсердно-шлуночковий вузол. Це викликає передчасне збудження шлуночків. Порушується правильна послідовність скорочення камер серця, що призводить до виникнення тахіаритмії.
При яких захворюваннях виникає синдром WPW
Синдром WPW клінічно проявляється надшлуночковою тахікардією, тремтінням і фібриляцією передсердь. При цьому у 70% людей, які мають пучок Кентa в провідній системі серця, немає симптомів кардіологічних захворювань. Синдром передчасного скорочення шлуночків найчастіше виникає на тлі іншої органічної патології серця.
Синдром Вольфа-Паркінсона-Вайта може виникнути при:
- гіпертрофічній кардіоміопатії;
- вроджених вадах серця – дефект міжпередсердної перегородки, тетрада Фалло, пролапс мітрального клапана, аномалія Ебштейна;
- синдромі сполучнотканинної дисплазії.
Ці захворювання порушують нормальну будову серця і правильне функціонування провідної системи. А тахіаритмії провокують зниження скорочувальної здатності міокарда і розширення передсердь і шлуночків.
Діагностика синдрому WPW
У більшості випадків він може протікати приховано і не виявлятися на ЕКГ, якщо у людини зберігається нормальний синусовий ритм.
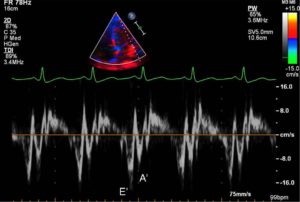
Діагностувати WPW у будь-якому віці можна під час проведення доплерівської ехокардіографії (ЕхоКГ) — ультразвукового дослідження серця. Цей метод дозволяє візуалізувати структурні і функціональні зміни в міокарді. Тільки ехокардіографія може забезпечити повноцінну інформацію про природу аритмії і її вплив на серцеву функцію. УЗД серця дозволяє побачити як морфологічні, так і функціональні порушення, виявити вроджені вади, деформації. Під час дослідження можна оцінити швидкість, напрямок і характер кровоплину в режимі реального часу і прогнозувати розвиток ішемії міокарда.
Проведення ЕхоКГ з кольоровим доплером неінвазивне і не використовує іонізуюче випромінювання, тобто не має шкідливого впливу. Цей метод візуалізації недорого коштує в порівнянні зі своєю діагностичною цінністю. Він дає найбільш вичерпну інформацію про структуру та роботу серця.
Прогноз пацієнтів з синдромом WPW
Лише в 1% випадків синдром WPW може призвести до фібриляції шлуночків, що загрожує життю. Якщо є ризик таких ситуацій, рекомендують оперативне лікування – внутрішньосерцеву радіочастотну абляцію. Але потрібна вона далеко не всім пацієнтам. Для більшості людей синдром Вольфа-Паркінсона-Вaйта має втішний прогноз і протікає в легкій формі. Вони приймають антиаритмічні препарати за призначенням лікаря для профілактики і купірування пароксизмів тахікардії.